動脈硬化とは?原因や病気のリスク、進行を防ぐポイントを徹底解説
「動脈硬化ってどんな病気なんだろう?」
「動脈硬化になるとどんなリスクがあるのかな?」
このように気になっている方も多くいらっしゃるのではないでしょうか。
動脈硬化とは動脈が硬くなり弾力を失った状態で、自覚できる症状が出ることはあまりありません。
しかし、動脈硬化が進行すると狭心症や心筋梗塞、脳梗塞などの重篤な病気を招く恐れがあります。
動脈硬化になる原因の多くは日々の生活習慣の乱れであることが分かっているため、食生活の改善や適度な運動などを実践して早めに予防するようにしましょう。
この記事では動脈硬化のメカニズムや原因、リスクから予防するためのポイントまで詳しく解説していきますよ。
1.動脈硬化とは
動脈硬化とは動脈の血管が厚く硬くなった状態です。
動脈は心臓から送り出された酸素や栄養素を全身に送る役割を果たしており、健康であれば弾力性や柔軟性に富んでいます。
しかし、加齢や高血圧、喫煙、肥満などのさまざまな因子が重なると動脈の血管が厚く硬くなります。
このような血管はもろく傷つきやすくなって破れたり、詰まったりしやすくなってしまうのです。
こうした状況は、命に関わるものを含むさまざまな病気を全身に引き起こします。
また一命を取り留めることができたとしても、重大な後遺症が残ってしまう場合もあります。
動脈硬化は初期段階ではほとんど自覚症状がなく自分では気付きにくいため、進行させないよう、生活習慣に十分注意する必要があるといえるでしょう。
2.動脈硬化の種類
動脈硬化には「アテローム動脈硬化」「細動脈硬化」「メンケベルグ型硬化」という三つの種類があります。
それぞれ原因やメカニズム、発症しやすい部位が異なります。
ここからは動脈硬化の種類とメカニズムを一つずつ詳しく解説していきましょう。
2-1.アテローム動脈硬化
動脈硬化のなかでも最も一般的かつ、特に深刻だといわれているのがアテローム動脈硬化です。
別名を「粥状(じゅくじょう)動脈硬化」といいます。
アテローム動脈硬化は心筋に血液を送る冠状動脈や、体のなかで一番太い血管である大動脈などを含む、大型から中型の動脈に起こります。
アテローム動脈硬化は、動脈の壁が繰り返し傷つけられ、壁の中に主に脂肪でできた「プラーク」が沈着することによって発生します。
血管の内側は「内皮」という層によって覆われていますが、さまざまな原因によって内皮が傷つけられると、その部分に特定の種類の白血球を引き寄せる化学物質が放出されます。
引き寄せられた白血球は動脈の壁の中に侵入し、そこでコレステロールなどの脂肪性物質を内部に蓄える「泡沫(ほうまつ)細胞」という細胞に変化します。
これにより本来は内皮の下にある平滑筋細胞が増殖し、脂肪性の物質を取り込んだ泡沫細胞などと共に蓄積していきます。
こうしてどろどろしたかゆ状の「プラーク(アテローム)」がつくられ、まだら状に蓄積していきます。
プラークの一部は動脈の壁を分厚くして内側に突出し、血管を狭くしてしまいます。
またその他に、破裂して血管をふさぐ「血栓」となる場合もあります。
アテローム動脈硬化は心臓や脳などの太く重要な役割を持つ動脈に起こるため、命に関わる病気を引き起こしやすい傾向にあり、動脈硬化のなかでも特に注意が必要です。
2-2.細動脈硬化
細動脈硬化は、脳や腎臓の中の細い血管が硬くなってしまう動脈硬化の一種です。
主に加齢や高血圧が原因で起こり、進行すると血管が破裂して出血を引き起こします。
高血圧の状態では血管がいつも張り詰めた状態に置かれるため、次第に厚く硬くなってしまうのです。
予防のためには、高血圧の予防や改善が重要となります。
2-3.メンケベルグ型硬化
動脈の壁は外膜、中膜、内膜の3層に分けられます。
このうち、動脈の収縮や拡張などに関わる中膜にカルシウムがたまり、硬くなってしまうのがメンケベルグ型硬化(中膜硬化)です。
中膜は外膜や内膜に比べ分厚く弾力があり、心臓から送り出される血液による強い圧に耐えなければならない動脈においては非常に重要な役割を果たしています。
しかし喫煙やストレス、高血圧、腎臓の機能が低下し老廃物の排せつが不十分になる「腎不全」などによってカルシウムの代謝異常が起こると、血管にカルシウムが沈着してしまうのです。
これにより動脈はしなやかさを失い、血管の壁が硬くもろくなるために破れてしまうこともあります。
メンケベルグ型硬化は体の中で最も太い大動脈や、下肢(脚)・首の動脈に起こりやすいとされています。
3.動脈硬化の進行が招く主な病気
動脈硬化は、放置していると進行し命に関わる重大な病気の原因となります。
ここでは、動脈硬化によって引き起こされる主な病気をご紹介しましょう。
3ー1.アテローム動脈硬化によって引き起こされる病気
アテローム動脈硬化は狭心症や心筋梗塞などの「虚血性心疾患」を引き起こします。
狭心症は動脈硬化によって心筋に血液を送る冠状動脈が細くなり、血流が悪くなった状態です。
血液は全身の器官に酸素を供給しているため、血液が流れにくくなると、十分な酸素を届けることができなくなります。
そのため心筋が一時的に酸素不足に陥り、胸の痛みや動悸(どうき)、息苦しさなどの症状が現れます。
また狭心症が進行すると心筋梗塞が引き起こされます。
心筋梗塞とは冠状動脈がふさがれ、心筋への血液供給が絶たれるために心筋細胞の壊死が起こる病気です。
一度壊死した細胞が元に戻ることはないので処置は一刻を争い、放置していると死に至ることもあります。
また、アテローム動脈硬化は脳梗塞の原因にもなります。
脳梗塞は心筋梗塞と同様、脳の動脈がふさがり、血液による酸素の供給が絶たれてしまうことで脳の壊死が引き起こされる病気です。
命を取り留めることができても、手足にまひが起こったり、ろれつが回らなかったり、視野が欠けたりとさまざまな後遺症をもたらす場合があります。
このように重大な病気の原因となるため、アテローム動脈硬化は動脈硬化のなかでもとりわけ問題視されているのです。
3-2.細動脈硬化によって引き起こされる病気
細動脈硬化では、主に脳や腎臓の細い動脈が硬くなってしまいます。
そのため細動脈硬化が進行すると血管が破裂して脳出血に至ったり、腎臓に障害を来す腎硬化症を引き起こしたりする場合があります。
脳出血とは脳の細い血管が裂け、脳の組織の中に出血してしまう病気です。
出血した血液は「血腫」という塊になり、周囲の脳組織を圧迫したり、脳細胞を破壊したりするために脳のはたらきに異常を来します。
また腎硬化症は、腎臓の中の「糸球体」という部分の血管が細くなり、硬くなってしまう病気です。
腎臓の中で血液をろ過し、老廃物を除去するはたらきをする「糸球体」は毛細血管が糸玉のように丸まった組織です。
しかし糸球体が硬くなってしまうと、腎臓の老廃物をろ過するはたらきが低下し、慢性腎不全に進行する場合もあります。
慢性腎不全とは腎臓のろ過機能が低下することにより、体内の正常な環境を維持できなくなる病気で、場合によっては、腎臓のはたらきを補う「透析」という処置や、腎移植を必要とします。
[1] 日本腎臓学会、日本透析医学会、日本移植学会、日本臨床腎移植学会、日本腹膜透析医学会「腎不全 治療選択とその実際 2023年版」
3-3.メンケベルグ型硬化によって引き起こされる病気
メンケベルグ型硬化では、血管の内側が狭くなることはありませんが、血管の弾力性が失われるため、動脈瘤(りゅう)や動脈解離などの心臓や血管の病気が引き起こされやすくなるといわれています。
特に、大動脈に起こる大動脈瘤と大動脈解離は命を脅かすこともある重大な病気です。
大動脈は心臓と直接つながっており、全身へ向かう血液が最初に通る人体で最も太い血管です。
大動脈瘤はこの大動脈にこぶ状の膨らみができる病気で、気付かないまま放置していると破裂して体内で大量の出血を引き起こし、命を危険にさらします。
また大動脈解離は、大動脈の中膜が裂け、本来は血管の壁である部分に血液が流れ込んで二つの血の通り道ができてしまう病気です。
血管が裂けているために破裂しやすい状態にあり、胸や背中に激痛を生じます。
いずれも一刻も早い治療が必要となるので、迷わず救急車を呼ぶことが必要です。
4.動脈硬化の主な原因
「動脈硬化は何が原因で起こるの?」
このように気になっている方も多くいらっしゃるのではないでしょうか。
動脈硬化の原因を知っておくことで、予防にも活かせると考えられますよね。
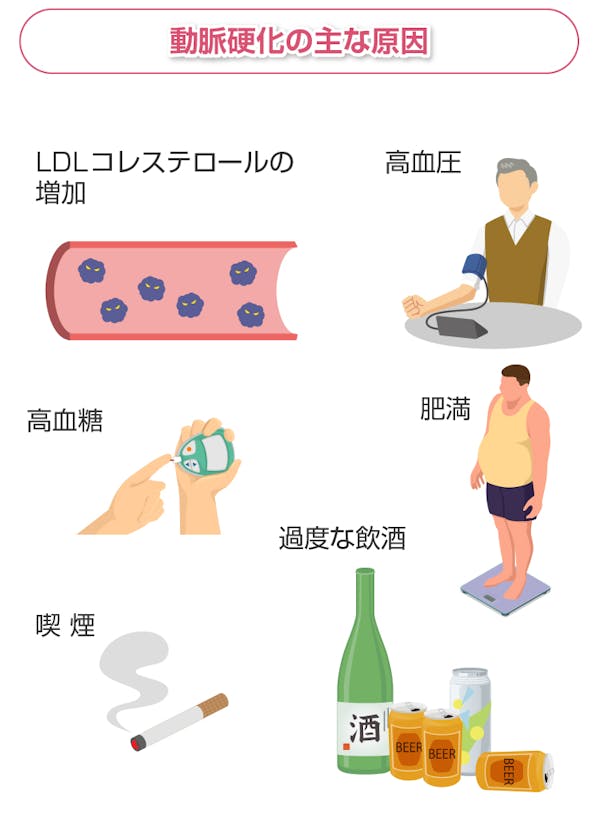
動脈硬化の主な原因として挙げられるのは、LDLコレステロールの増加や高血圧、高血糖、肥満、喫煙、アルコールの過剰摂取などです。
生活習慣が関係しているので、原因を知って対策しておくことで進行を防げると考えられるでしょう。
ここからは、動脈硬化の主な原因をご紹介します。
4-1.LDLコレステロールの増加
LDLコレステロールの増加は、アテローム動脈硬化の原因となります。
LDLコレステロールは増え過ぎると動脈の内皮を傷つける原因となる上、プラークの材料となって血管を狭めてしまうのです。
なお、LDLコレステロールの増加は、脂質の一種である「飽和脂肪酸」や「トランス脂肪酸」、コレステロールの摂り過ぎが原因だといわれています。
脂質のなかでも、これらの過剰摂取はLDLコレステロールを増加させることが分かっているのです。
LDLコレステロールの血中濃度が140mg/dL以上の場合には、「脂質異常症」の一種、「高LDLコレステロール血症」に該当します[2]。
脂質異常症の診断基準にはLDLコレステロールの他にHDLコレステロール、トリグリセリド(中性脂肪)などがあります。
HDLコレステロールは増え過ぎたコレステロールを回収するため、動脈硬化を抑制するはたらきがあるといわれており、血中濃度が低過ぎると「低HDLコレステロール血症」となります。
またトリグリセリドはLDLコレステロールをより悪玉化し、HDLコレステロールを減らしてしまうため、血中濃度が高過ぎる状態を「高トリグリセリド血症」といいます。
高LDLコレステロール血症を予防・改善するためには、他の血液中の脂質にも注意すべきであるといえるかもしれませんね。
4-2.高血圧
高血圧は細動脈硬化の原因となります。
また高血圧は動脈壁を傷つける要因にもなり、アテローム動脈硬化の危険因子にもなります。
血圧とは心臓から送り出された血液が動脈の内壁を押す力のことで、通常血圧という場合には上腕の動脈にかかる圧力のことを指します。
いわゆる「上の血圧」と呼ばれるのは心臓が血液を送り出すために収縮して血圧が最高に達したときの値「最高血圧(収縮期血圧)」で、「下の血圧」と呼ばれるのは心臓が拡張して血圧が最低になったときの値「最低血圧(拡張期血圧)」です。
診察室で測った場合の血圧の基準値は以下のとおりです。
【成人における血圧値の分類(mmHg)】
| 最高血圧 | 最低血圧 | ||
|---|---|---|---|
| 正常血圧 | 120未満 | かつ | 80未満 |
| 正常高値血圧 | 120〜129 | かつ | 80未満 |
| 高値血圧 | 130〜139 | かつ/または | 80〜89 |
| Ⅰ度高血圧 | 140〜159 | かつ/または | 90〜99 |
| Ⅱ度高血圧 | 160〜179 | かつ/または | 100〜109 |
| Ⅲ度高血圧 | 180以上 | かつ/または | 110以上 |
| (孤立性)収縮期血圧 | 140以上 | かつ | 90未満 |
血圧は常に変動しており、日中に高く、夜間から朝にかけては低くなる傾向にあります。
高血圧に該当するのは一時的に血圧が高い場合ではなく、繰り返し測定しても血圧が正常よりも高い場合です。
血圧が気になる場合には家庭でも血圧を測り、ご自身の血圧を把握することが重要だといえるでしょう。
高血圧の治療の基本には、食生活の改善と定期的な運動、服薬治療があります。
日本人の高血圧の最大の原因は食塩の摂り過ぎであるといわれており、食生活において特に重視されているのが減塩です。
また近年では若年や中年の男性を中心に肥満が原因の高血圧も増えています。
ご自身に合った適切な治療が必要となるので、血圧が高めの場合には医師に相談しましょう。
4-3.高血糖
高血糖も動脈の内皮を傷つけ、動脈硬化の一因となります。
高血糖とは、血糖値が高い状態のことです。
食べ物の消化吸収によって血糖値が上昇すると、膵臓からインスリンが分泌され、血中に溶け込んだブドウ糖を細胞にエネルギーとして使わせたり、中性脂肪に変えるはたらきを促進したりすることで血糖値が下げられます。
インスリンはヒトの体内で血糖値を下げるはたらきをする唯一のホルモンです。
しかし一度にたくさんの糖質を摂取すると血糖値上昇に反応して分泌されるインスリンの分泌量も増加してしまいます。
また肥満やメタボリックシンドロームの状態ではインスリンが効きづらくなり、さらにインスリンの必要量が増えてしまいます。
特定健診では空腹時血糖が100mg/dL以上の場合に特定保健指導の対象となることがあります[4]。
また、空腹時血糖が正常であっても、食後に血糖値が上昇しやすい「食後高血糖」は特に動脈硬化のリスクを高めやすいといわれています。
空腹時血糖が100mg/dL以上の場合には食後高血糖があると推定されるため、メタボリックシンドロームの診断基準においては110mg/dL以上という高血糖の基準が設けられています[4]。
4-4.肥満
肥満、特に「内臓脂肪型肥満」は動脈硬化の発症と深い関係があるといわれています。
内臓脂肪型肥満はメタボリックシンドロームの概念の基盤でもあります。
メタボリックシンドロームとは内臓脂肪型肥満に加え、血圧・血糖・血中脂質の三つのうち二つ以上が基準値から外れた状態のことです。
内臓脂肪型肥満と高血圧、高血糖、脂質異常症などはいずれも一つだけでも動脈硬化を進行させますが、それぞれの程度は軽くても重なればそれだけ動脈硬化が進行し心臓病や脳卒中などの重篤な病気の危険性が高まることが分かっています。
そのため動脈硬化の予防にはメタボリックシンドロームの予防・改善が重要となるのです。
内臓脂肪が過剰になると体内の糖や脂質の代謝に関わる物質をつくり出し、体の機能を調節している脂肪細胞のはたらきに異常を来します。
これにより、LDLコレステロールが増加したり、インスリンの効きが悪くなって血糖値が高くなったり、高血圧が生じたりするといわれています。
このため、内臓脂肪の蓄積を放置していると、動脈硬化が進行してしまうのです。
4-5.喫煙
喫煙も動脈硬化を進行させる要因の一つです。
喫煙の習慣は、HDLコレステロールを減らすと同時にLDLコレステロールを増加させ、脂質異常症を促進させることが分かっています。
LDLコレステロールの増加はアテローム動脈硬化の大きな原因の一つです。
また、たばこに含まれるニコチンは「交感神経」を刺激して血圧の上昇を引き起こします。
交感神経が優位な状態では、心拍数の増加や血圧の上昇、心筋の収縮などが起こります。
その他にもたばこに含まれる一酸化炭素や活性酸素は、血管の内皮を傷つけたり、血栓をつくったり、インスリンを効きにくくしたりするため、動脈硬化のリスクを高めます。
なお喫煙者が虚血性心疾患になるリスクは男女ともに非喫煙者の約3倍、心筋梗塞では約4倍にも上ることが分かっていますが、禁煙により血栓をできにくくし、そのリスクを下げられるともいわれています[6]。
喫煙の本数が多く、期間が長い方ほど動脈硬化は進行しやすいといわれているので、喫煙の習慣がある方は速やかに禁煙を行いましょう。
4-6.過度な飲酒
お酒の飲み過ぎも動脈硬化の進行を招くと考えられます。
脂質異常症や高血圧、高血糖など動脈硬化の要因となる要素と、アルコールの摂取にはそれぞれ因果関係があります。
それぞれの関係を簡単にご説明しましょう。
アルコールの過剰摂取はトリグリセリドを増加させます。
トリグリセリドが増加するとLDLコレステロールをより悪玉化させ、HDLコレステロールを減らしてしまいます。
アルコールにはHDLコレステロールを増加させる作用もありますが、HDLコレステロールは多ければ多いほど良いというわけではなく、HDLコレステロールも増え過ぎると虚血性心疾患を招くことがあるので要注意です。
またお酒を飲むと血管が拡張するため、一時的には血圧は低下します。
しかし長期間お酒を飲み続けたり、飲酒量が多くなったりすると高血圧になるリスクは上昇するといわれています。
お酒を飲むときには塩分の多いおつまみを食べてしまいがちなので、それも血圧を上昇させる原因になります。
適切な飲酒は糖尿病を予防する可能性があると考えられていますが、飲み過ぎは高血糖の原因にもなります。
肝臓に脂肪が蓄積したり、膵臓からのインスリン分泌が抑えられたりすることと関係して血糖値が上昇すると考えられているのです。
また飲み過ぎや食べ過ぎによるカロリー過多は血糖値上昇の直接的な原因になります。
さらにアルコールは肥満の原因にもなり得ます。
アルコールは1g当たり7kcalと高カロリーです[7]。
アルコールの食欲増進作用によってつい食べ過ぎてしまうことや、おつまみには脂っこいものが多いことも体重増加の原因となるでしょう。
このようにアルコールは動脈硬化の要因と関わっているので、お酒は適量にとどめるよう心掛けましょう。
5.動脈硬化を予防するためのポイント
「動脈硬化を予防するためにはどうしたら良いんだろう?」
という点が一番気になるところですよね。
生活習慣の改善により、動脈硬化は予防できるものと考えられます。
ここでは、動脈硬化を予防するためのポイントをご紹介しましょう。
ポイント1 摂取カロリーを適切に制限する
動脈硬化の原因となるLDLコレステロールを減らすためには、体重を適正にすることが重要です。
また肥満も動脈硬化の一因となるため、改善が欠かせません。
ダイエットの基本は、消費カロリーよりも摂取カロリーを小さくすることにあります。
厚生労働省は1日に必要となる推定エネルギー必要量(必要カロリー)を公表しています。
推定エネルギー必要量は年齢や性別、身体活動レベルによって異なります。
| 身体活動レベル | 日常生活の内容 |
|---|---|
| 低い | 生活の大部分を座って過ごす場合 |
| 普通 | 座って過ごすことが多いが、仕事などで立ったり歩いたりする場合、通勤や買い物などで歩く場合、家事や軽いスポーツを行う場合 |
| 高い | 立ったり歩いたりすることが多い仕事に就いている場合、余暇に活発に運動する習慣がある場合 |
厚生労働省「日本人の食事摂取基準(2025年版)」をもとに執筆者作成
ご自身に該当する推定必要エネルギー量を以下の表から確認してくださいね。
| 性別 | 男性 | 女性 | ||||
|---|---|---|---|---|---|---|
| 身体活動レベル | 低い | 普通 | 高い | 低い | 普通 | 高い |
| 18~29歳 | 2,250 | 2,600 | 3,000 | 1,700 | 1,950 | 2,250 |
| 30~49歳 | 2,350 | 2,750 | 3,150 | 1,750 | 2,050 | 2,350 |
| 50~64歳 | 2,250 | 2,650 | 3,000 | 1,700 | 1,950 | 2,250 |
| 65~74歳 | 2,100 | 2,350 | 2,650 | 1,650 | 1,850 | 2,050 |
| 75歳以上 | 1,850 | 2,250 | - | 1,450 | 1,750 | - |
厚生労働省「日本人の食事摂取基準(2025年版)」をもとに執筆者作成
必要以上のカロリーを摂っている場合は、この表を参考に摂取カロリーを適切に制限しましょう。
ポイント2 脂質の摂取量を適切に制限する
脂質のなかでも、特に飽和脂肪酸、トランス脂肪酸、コレステロールの摂り過ぎはLDLコレステロールを増やす原因となります。
飽和脂肪酸は肉類の脂身やラード、バター、乳脂肪、ココナッツミルクなどに多く含まれます。
またトランス脂肪酸は植物油などからマーガリンやショートニングを製造する際などに生じます。
コレステロールが多く含まれるのは、卵黄や魚卵、あん肝、うずらの卵、レバーなどです。
これらを中心に、脂質の摂取量を適切に控えるよう心掛けましょう。
厚生労働省は成人男女に対し、脂質から摂取するカロリーを1日の総摂取カロリーの20〜30%にとどめるという目標量を設定しています[8]。
同様に、飽和脂肪酸から摂取するカロリーを総摂取カロリーの7%以下にするという目標量も設定しています[8]。
「じゃあどんな脂質なら摂っても良いの?」
と疑問に思った方もいらっしゃるかもしれませんね。
LDLコレステロールの改善のためには「不飽和脂肪酸」を過不足なく摂取することが勧められます。
オリーブオイルに多く含まれる一価不飽和脂肪酸の一種「オレイン酸」や、あじ・さんまなどの青魚に含まれるDHA・EPAなどにはLDLコレステロールを減らす効果が認められています。
n-6系脂肪酸の1日当たりの摂取目安量は成人男性で9〜12g、成人女性で8〜9gです[8]。
またn-3系脂肪酸の1日当たりの摂取目安量は成人男性で2.2〜2.3g、成人女性で1.7〜2.0gです[8]。
まずは脂身の多い肉を避け、積極的に魚を食べるよう食生活を改めましょう。
食べ物の脂質含有量や脂質の種類などについて詳しく知りたい方は以下の記事をご覧ください。
脂質の少ない食べ物とは?脂質の摂取や吸収を抑えるための工夫!
ポイント3 食物繊維を摂取する
食物繊維を摂取することも、動脈硬化の要因を予防するのに有効であると考えられます。
おなかの調子を整えることで知られる食物繊維には、脂質・糖質・ナトリウムなどを吸着して体外に排出する作用もあります。
そのためこれらが原因となって引き起こされる肥満や脂質異常症、高血糖、高血圧などを予防・改善する効果が期待できるのです。
食物繊維は植物性食品に多く含まれます。
豆類、野菜類、果実類、きのこ類、海藻類などを積極的に摂取しましょう。
また主食を玄米や麦ご飯、胚芽米ご飯、全粒小麦パンなどに置き換えることでも食物繊維の摂取量を増やすことができますよ。
食物繊維の理想的な摂取量は1日当たり25g以上といわれていますが、日本人の食物繊維の摂取量はこれに遠く及びません[9]。
そのため厚生労働省は実施可能性を考慮し、成人男性に対して1日当たり20〜22g以上、成人女性に対して17〜18g以上という摂取目標量を定めています[9]。
少しでも多くの食物繊維を摂取するよう心掛けましょう。
ポイント4 減塩を行う
日本において、高血圧の最大の原因といわれているのが塩分の摂り過ぎです。
減塩を行い、ナトリウムの摂取量を減らすことで高血圧を予防・改善し、動脈硬化のリスクを小さくする効果が期待できます。
高血圧の予防や治療のためには1日当たりの食塩摂取量を6g未満とすることが望ましいとされています[10]。
ラーメンなどの麺類の汁を全て飲んでしまうとそれだけで6g近い塩分を摂ってしまう場合もあるので[11]、日頃の食事に気を遣う必要があるといえるでしょう。
しょうゆやソースを食べ物にかける習慣のある方は、小皿に分けてつけるようにするだけで減塩につながります。
また漬物やみそ汁の食べ過ぎには注意し、みそ汁を作るときには具だくさんにするなど食材の風味を活かした調理を心掛けましょう。
酢やケチャップ、マヨネーズ、ドレッシングなどの塩分の少ない調味料や、香辛料、香味野菜、レモンなどの果汁を活用することもおすすめです。
ちょっとした工夫で塩分摂取量を減らせるので、ぜひ試してみてくださいね。
カリウムは尿へのナトリウム排せつを促し、血圧を低下させるはたらきがあるとされています。
世界保健機関(WHO)は高血圧やそれに伴う心臓や血管の病気のリスクを減らすために食事からのカリウム摂取量を増やすことを強く推奨しており、1日当たり3,510mgのカリウム摂取を勧めています[11]。
しかし日本人のカリウム摂取量はこの目標よりかなり少ないため、実施可能性を考慮して成人男性に対して1日当たり3,000mg以上、成人女性に対して2,600mg以上という目標量を設定しています[10]。
カリウムは野菜や果物、海藻類、いも類、豆類などに多く含まれている傾向にあるので、こうした食材を多く取り入れるよう心掛けましょう。
カリウムは水に溶け出す性質があるので、食材を煮たりゆでたりするのは避け、生のまま食べるか、電子レンジで加熱したり蒸したりして食べるのが良いでしょう。
ポイント5 適度な有酸素運動を行う
適度な有酸素運動を行い、体を動かす機会を増やすことも動脈硬化の予防には効果的だと考えられます。
有酸素運動は体内の脂肪や血糖をエネルギー源として消費するため、脂質異常症や糖尿病、高血圧の改善効果が認められているのです。
脂質異常症の改善のためには、中強度以上の有酸素運動を中心に、毎日合計30分以上を目標として少なくとも週3日、定期的な運動を行うことが勧められています[12]。
30分続けて運動を行う必要はなく、10分の運動を3回行うなど、分けても構いません。
なお、「中強度」とは通常速度のウォーキングに相当する強度の運動であり、通常の歩行あるいはそれ以上のきつさの運動を行うことが推奨されているということです。
糖尿病の運動療法としては、週に3日以上、ややきついと感じられる中強度の有酸素運動を1回当たり20分以上続けて行うことが勧められています[13]。
週当たりの運動時間は合計150分以上が目標です[14]。
また週に2〜3回のレジスタンス運動を行うことも推奨されています[13]。
高血圧の改善には、「ややきつい」と感じられる中強度の有酸素運動を定期的に、できれば毎日行うことが推奨されています[14]。
1回当たりの運動は10分以上、合計して1日当たり40分以上になるよう行うことが勧められています[14]。
細かな条件は少しずつ異なりますが、有酸素運動を習慣的に行うことでさまざまな生活習慣病を予防・改善できるのですね。
原因となる疾患をしっかり予防・改善しておくことで、動脈硬化の予防にもつながるといえるでしょう。
なお、これまで運動の習慣がなくいきなり運動を始めるのは難しいという方は、掃除や洗車を行ったり、子どもと遊んだり、自転車で買い物に行ったりと生活のなかで体を動かす機会を増やすことから始めるのがおすすめです。
また運動を始める前には虚血性心疾患など運動によって体に負担のかかる持病がないことをしっかり確認し、体を動かす前に準備運動を行うようにしてください。
ポイント6 禁煙を行う
動脈硬化予防のためには禁煙も重要だと考えられます。
たばこに含まれる有害物質は血圧を上昇させ、血管の内皮を傷つけたり、血栓をつくったりします。
またインスリンを効きにくくしたり、脂質異常症の発症を促したりするともいわれています。
長年たばこを吸っていて今更禁煙しても意味がないのではないかと疑っている方もいらっしゃるかもしれません。
もちろん禁煙の効果は若いほど大きくなりますが、長年喫煙をした後でも遅過ぎるということはありません。
中年になってから禁煙しても健康状態を改善でき、特に35歳までに禁煙できれば多くの健康リスクを回避できることが分かっているのです[15]。
禁煙の効果は直後から現れます。
最後にたばこを吸ってから20分後には喫煙により上昇していた血圧や脈拍が正常に戻ります[15]。
また24時間後には心臓発作のリスクが低くなるといわれています[15]。
さらに2週間〜3カ月で心臓や血管などの循環機能の改善が見られます[15]。
禁煙を続けて2〜4年たつと、虚血性心疾患のリスクが喫煙を続けていた場合に比べ35%低下し、脳梗塞のリスクも著しく小さくなります[15]。
10〜15年後には、さまざまな病気にかかるリスクが非喫煙者に近いレベルまで小さくなります[15]。
禁煙には心臓や血管の病気のリスクを小さくするだけでなく、味覚や嗅覚を改善したり、呼吸器症状を改善したりする効果もあります。
たばこを吸っているという方はご自身のためだけでなく、あなたを心配してくれる周りの方のためにも禁煙に努めましょう。
なお、たばこに含まれるニコチンには依存性があるため、ご自身の意思だけで禁煙を行うことは難しい場合もあるでしょう。
必要に応じてニコチンガムやニコチンパッチなどの禁煙補助グッズの利用や、禁煙治療を受けられる禁煙外来の受診を検討しましょう。
ポイント7 節酒を行う
飲酒量を適切に控えることも動脈硬化の予防には有効だといえるでしょう。
飲み過ぎはトリグリセリドの増加を招きます。
また少量のアルコールは一時的には血圧を低下させますが、長期にわたる飲酒は高血圧のリスクを上昇させます。
さらに飲み過ぎは高血糖や肥満の要因にもなり得ます。
お酒は適量であれば体に良い効果をもたらす場合もありますが、過度の飲酒はさまざまな生活習慣病の発症に関わるため、飲み過ぎは避けましょう。
「1日にどれくらいの量なら飲んでも良いの?」
というのが気になるところですよね。
アルコールが心身に及ぼす影響は飲んだお酒の量ではなく、そのお酒の純アルコール量によります。
一般的な日本人においては、1日当たりの純アルコール摂取量が男性で40g以上、女性で20g以上である場合に脳梗塞や虚血性心疾患などの生活習慣病のリスクが上昇するといわれています[17]。
代表的なお酒の純アルコール量20g相当の量は以下の図のとおりです。
基本的にはこれを超えない量の飲酒にとどめると良いでしょう。
ただし、生活習慣病のなかでもがんや高血圧、脳出血、脂質異常症などのリスクは1日の平均飲酒量が増えるとともに直線的に上昇することが分かっています。
そのため、これらの病気を予防するには飲酒量は少なければ少ないほど良いといえます。
また女性や高齢者、アルコールを分解するはたらきの弱い人はより少ない飲酒量で悪影響を受ける場合があります。
お酒を飲む際には、健康への影響を考慮して飲酒量を決めるようにしましょう。
6.動脈硬化の検査項目や診断方法
「動脈硬化かどうかは、どうやって診断するの?」
このように疑問に思っている方もいらっしゃるかもしれませんね。
動脈硬化には、血圧や脂質異常症、血糖のように正常と異常を切り分ける明確な数値があるわけではありません。
動脈硬化の診断には、血圧やコレステロール値、中性脂肪値、血糖値、尿酸値、脈波などのチェックが行われます。
脈波とは、心臓から血液が送り出されたときに血管に伝わる波動と、その反射で生じる波動のことです。
脈波を調べることで血管の硬さや細さなど、動脈の状態を詳しく調べることができます。
脈波を調べる検査は「PWV検査」と呼ばれます。
これらのチェックに加え、肥満度や喫煙歴なども鑑みて医師が動脈硬化の可能性を検討します。
動脈硬化が進行している可能性が高いと診断された場合には、臓器への影響がどれくらいあるかを調べるために、心電図検査や眼底検査、上腕と下肢(脚)の血圧差のチェック、脈拍のチェックなどが行われます。
眼底検査は、目の奥の網膜をカメラで撮影する検査です。
網膜の血管はヒトの体で唯一直接観察することのできる血管であり、その状態を観察することで動脈硬化の程度を知ることができます。
またさらに詳しい検査が必要だと判断された場合には、動脈硬化が起こっている部位ごとに冠状動脈や脳動脈に対しMRIやCTスキャン、エコー検査などが行われます。
このように動脈硬化の診断はさまざまなチェック項目や検査から総合的に行われるのですね。
7.健康診断で指摘されたら病院を受診しましょう
動脈硬化は自覚症状がほとんどなく、心筋梗塞や脳卒中などの重大な病気を発症して気付くことも少なくありません。
そのため、会社の健康診断などで動脈硬化の危険因子を持っていることが分かり、医療機関への受診を勧められた場合にはなるべく早期に対応しましょう。
「生活習慣を見直すように言われたけど、改善できるかな」
と不安な場合も、病院を受診すれば適切な指導を受けることができますよ。
またその他の持病がある方が生活習慣の改善に取り組む場合には、内容次第でかえって体の負担となることもあるので注意が必要です。
病気によっては食事や運動内容などに制限が必要となる場合もあるため、かかりつけ医に相談した上で実施するようにしてくださいね。
8.動脈硬化についてのまとめ
動脈硬化とは、心臓から送り出される血液を全身に運ぶ動脈の壁が何らかの要因によって弾力性を失い、硬く厚くなった状態のことです。
動脈硬化はそのメカニズムによってアテローム動脈硬化、細動脈硬化、メンケベルグ型硬化に分けられます。
動脈硬化のなかでも最も一般的かつ深刻な状態であるともいわれるのがアテローム動脈硬化です。
アテローム動脈硬化は狭心症や心筋梗塞などの虚血性心疾患や、脳梗塞といった深刻な病気を引き起こします。
また細動脈硬化は主に脳や腎臓で起こり、脳出血や腎硬化症の原因をつくります。
メンケベルグ型硬化では、動脈瘤や動脈解離といった病気が起こりやすくなります。
いずれの動脈硬化も命を脅かす病気を招く危険性があり、命を取り留めたとしても後遺症が残ってしまう可能性があるため、深刻な事態に至る前に動脈硬化の予防を心掛けておくことが重要です。
動脈硬化は主にLDLコレステロールの増加や高血圧、高血糖、肥満などによって進行します。
また喫煙や飲み過ぎも動脈硬化を進行させる要因です。
このため動脈硬化の予防には、カロリー制限や脂質の量・種類に対する制限、食物繊維の摂取、減塩、禁煙、節酒といった取り組みが勧められます。
また適度な有酸素運動を習慣的に行うこともポイントです。